Idrosadenite Suppurativa
- Cos’è l’idrosadenite suppurativa
- Idrosadenite suppurativa: le cause
- Idrosadenite suppurativa: dove si manifesta
- Diagnosi dell'idrosadenite suppurativa
- Idrosadenite suppurativa: la cura
- Terapie mediche
- Laser e terapie mini-invasive
- Chirurgia
- Vivere con l’idrosadenite: prevenzione e gestione
- Idrosadenite Suppurativa: Domande Frequenti
- Prenota Online
- Idrosadenite: Contenuti Correlati
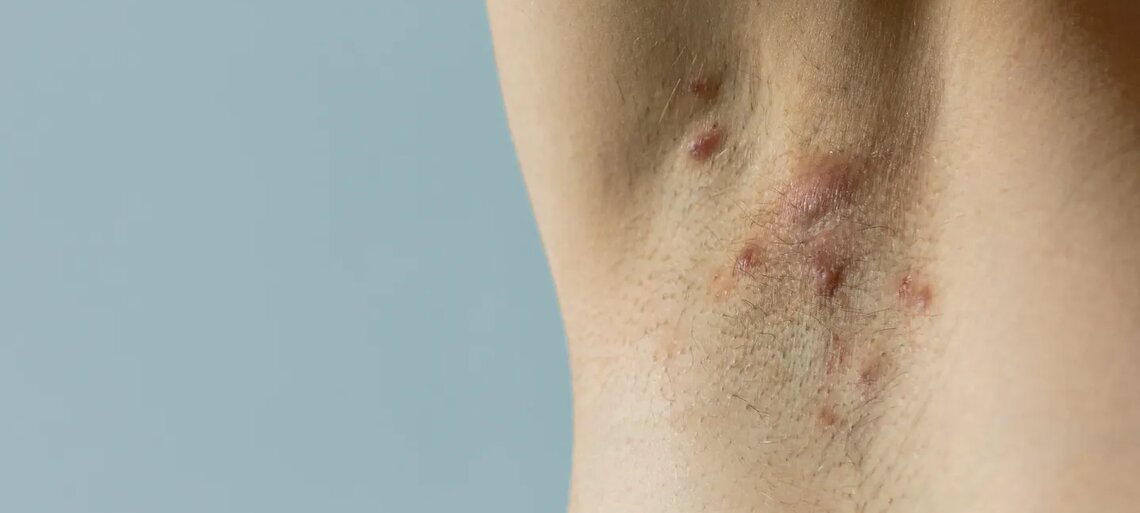
L’idrosadenite, o idrosadenite suppurativa, è una malattia infiammatoria cronica della pelle che colpisce le ghiandole apocrine e i follicoli piliferi. Si manifesta con noduli dolorosi, ascessi ricorrenti, fistole e cicatrici, principalmente nelle regioni ricche di ghiandole sudoripare apocrine: ascelle, inguine, area perianale, glutei e pieghe sottomammarie.
Si tratta di una patologia sottodiagnosticata, spesso confusa con “semplici foruncoli” o ascessi isolati, ma in realtà è una condizione cronica, progressiva e con impatto significativo sulla qualità di vita.
Il riconoscimento precoce e la gestione specialistica sono fondamentali per interrompere il ciclo infiammatorio, ridurre il dolore e prevenire la formazione di cicatrici permanenti.
Cos’è l’idrosadenite suppurativa
L’idrosadenite suppurativa è una malattia infiammatoria cronica del follicolo pilifero che porta alla formazione di:
- noduli infiammati profondi;
- ascessi ricorrenti estremamente dolorosi;
- tragitti fistolosi;
- cicatrici retraenti;
- secrezioni maleodoranti.
Il decorso è caratterizzato da fasi di peggioramento e remissioni parziali. Non è una malattia infettiva o contagiosa: l’infezione batterica è un fenomeno secondario, non la causa primaria.
Idrosadenite suppurativa: le cause
Le cause esatte non sono ancora completamente comprese, ma la malattia è legata a:
- infiammazione cronica del follicolo pilifero;
- predisposizione genetica;
- fattori immunologici;
- alterazioni ormonali.
Numerosi fattori di rischio contribuiscono ad attivare o peggiorare la malattia:
- fumo di sigaretta;
- sovrappeso/obesità;
- attrito e sudorazione nelle pieghe cutanee;
- familiarità genetica;
- sindrome metabolica.
Non è correlata a scarsa igiene.
Idrosadenite suppurativa: dove si manifesta
Le sedi tipiche dell’idrosadenite sono:
- ascelle;
- inguine;
- regione glutea e interglutea;
- area perianale;
- regione sottomammaria;
- interno coscia.
La malattia può essere monolaterale o bilaterale, e spesso evolve da noduli isolati a forme plurifistolose.
Diagnosi dell'idrosadenite suppurativa
La diagnosi è clinica, basata su tre criteri fondamentali:
- Lesioni tipiche (noduli, ascessi, fistole);
- Localizzazione tipica (aree apocrine);
- Ricorrenza delle manifestazioni nel tempo.
In caso di dubbio si possono utilizzare:
- ecografia delle parti molli;
- valutazione dermatologica o coloproctologica;
- stadiazione secondo Hurley (I–III).
La diagnosi precoce evita che la malattia progredisca verso forme cicatriziali complesse.
Idrosadenite suppurativa: la cura
Il trattamento dipende dal grado di severità.
Terapie mediche
- Antibiotici topici/orali in caso di fasi infiammatorie;
- Antisettici per ridurre la carica batterica;
- Retinoidi orali (in selezionati casi);
- Terapia ormonale nel caso di donne con squilibri correlati;
- Farmaci biologici (anti-TNFα, ad esempio adalimumab) nelle forme moderate-gravi.
Laser e terapie mini-invasive
In molti centri avanzati si utilizzano:
- laser a diodo o Nd:YAG per distruggere i follicoli piliferi;
- laser CO₂ per vaporizzare noduli e piccole fistole;
- rimozione selettiva di tessuto infiammato.
Queste tecniche sono particolarmente utili negli stadi iniziali o per mantenere la malattia in remissione.
Chirurgia
Nelle forme avanzate (Hurley II–III) è spesso necessaria l’asportazione chirurgica dei tragitti fistolosi o dell’intera area malata.
Le tecniche includono:
- escissione locale limitata;
- deroofing (apertura e pulizia delle fistole);
- escissione ampia con ricostruzione;
La chirurgia riduce il carico di malattia e migliora il comfort del paziente, ma va integrata a una terapia medica adeguata.
Vivere con l’idrosadenite: prevenzione e gestione
La gestione quotidiana della malattia si basa su:
- riduzione del peso corporeo se necessario;
- cessazione del fumo;
- utilizzo di abbigliamento non aderente;
- igiene delicata con prodotti non irritanti;
- depilazione laser medica (mai ceretta);
- trattamento precoce dei flare.
Un follow-up regolare riduce il rischio di cicatrici definitive e migliora significativamente la qualità di vita.
Idrosadenite Suppurativa: Domande Frequenti
- L’idrosadenite è contagiosa? No. Non è un’infezione, non si trasmette e non dipende dall’igiene.
- Perché torna sempre negli stessi punti? Perché la malattia nasce dal follicolo pilifero nelle aree apocrine. Se l’infiammazione non viene controllata, tende a recidivare nelle stesse zone.
- L’idrosadenite può guarire definitivamente? Si tratta di una malattia cronica, ma con diagnosi precoce, terapie adeguate e gestione personalizzata è possibile ottenere remissioni durature e controllare l’evoluzione.
- Il laser può aiutare? Sì. Il laser (diodo, Nd:YAG, CO₂) può:
- ridurre l’infiammazione
- colpire i follicoli responsabili
- trattare piccole fistole
Non sostituisce le terapie mediche nelle forme moderate-gravi, ma può essere un’ottima opzione complementare.
- La ceretta può peggiorare la malattia? Sì. La ceretta crea microtraumi che possono innescare nuovi flare. La depilazione laser medica è la soluzione più consigliata.
- L’idrosadenite è ereditaria? In circa il 30–40% dei casi esiste una predisposizione familiare.
- Cosa significa Hurley I, II, III? È un sistema di stadiazione:
- Hurley I – noduli e ascessi senza fistole
- Hurley II – fistole e recidive in più punti
- Hurley III – aree ampie con fistole multiple e cicatrici dense
Lo stadio guida la terapia.
- Il fumo influisce davvero? Sì. Il fumo è uno dei fattori che più peggiorano la malattia. La sospensione migliora il controllo dei sintomi.
- Serve sempre la chirurgia? No. La chirurgia è indicata soprattutto nelle forme avanzate o in caso di fistole estese. Molti pazienti rispondono bene a terapie mediche e laser.
- L’idrosadenite può creare problemi psicologici? Sì. Il dolore, le secrezioni e l’impatto estetico possono influire sulla qualità di vita e sull’autostima. Una corretta presa in carico è fondamentale.
- Cosa fare quando compare un nodulo doloroso? Applicare calore locale, evitare lo schiacciamento, e rivolgersi rapidamente allo specialista per valutare se avviare terapia medica o procedura mini-invasiva.
- È utile dimagrire? Sì. La riduzione del peso diminuisce l’attrito nelle pieghe cutanee e l’infiammazione, migliorando il controllo della malattia.
- Devo evitare lo sport? No, ma sono da preferire attività che non aumentino l’attrito (nuoto, camminata, bici moderata). L’abbigliamento deve essere traspirante e non aderente.
- La chirurgia risolve definitivamente l’idrosadenite? Può essere molto efficace per le aree più compromesse, ma non impedisce la comparsa di lesioni in altre zone. Per questo va integrata con un piano terapeutico completo.
- Che differenza c’è tra idrosadenite e cisti pilonidale? Sono due condizioni diverse, ma entrambe legate al follicolo pilifero. La cisti pilonidale è circoscritta al solco intergluteo; l’idrosadenite può colpire più distretti e ha andamento cronico più complesso.
Prenota Online
Ecografia Cute e Sottocute Visita Chirurgica

